In ganz NRW findet seit dem 1.April 2025 eine Umwälzung der Krankenhauslandschaft statt: – ein Vorgeschmack auf die „Krankenhausreform“:
„Ein Kölner Krankenhaus hat seine Urologie geschlossen, in Oelde ist eine Geburtsklinik dicht. Eine große Klinik in Mönchengladbach darf keine Knie- und Hüft-OPs mehr anbieten, auch Eingriffe an Bauchspeicheldrüse und Leber sind ab jetzt tabu. Viele andere Behandlungen darf das Haus aber weiterführen. All das ist gewollt. Nicht jedes Haus soll alles anbieten. Das ist im Kern die Idee der Reform (…). Zwar soll nach wie vor im Notfall ein Krankenhaus in 20 Autominuten erreichbar sein, zumindest für den Großteil der Einwohner im Land. Doch spezielle und vor allem planbare Eingriffe wie Hüft- und Knie-OPs oder bestimmte Krebsarten werden nun stark gebündelt.“ (wdr.de)
Die Gewerkschaft Ver.di hat die Folgen für die Frauen untersucht. Rita Nowak vom Courage-Bundesvorstand fasst zusammen:
NRW-Krankenhausplanung 2026 aus feministischer Sicht
Seit 1.4.2025 wird das Krankenhauswesen in NRW neu organisiert: Bis 2032 werden fast 18% der Betten (18.400) abgebaut – durch Zentralisierung, Spezialisierung, Ambulantisierung. Künftig entscheidet das Land, welche Klinik was behandeln darf. Was nicht „zugewiesen“ wird, fällt weg!
Was das bedeutet:
- Kliniken verlieren ganze Fachabteilungen und Stationen, teils ersatzlos
- Benachbarte Kliniken haben zu wenig Platz und Personal, um adäquat aufzufangen
- Beschäftigte müssen hinterherziehen oder gehen.
- Als Patient*in: Gefahr von Versorgungslücken
Als Patient*in: Gefahr von Versorgungslücken
Vor allem hochspezialisierte und planbare Leistungen will das Land abbauen und zentralisieren. Entsprechend darf nur etwa ein Viertel aller Kliniken, die Leber-OPs anbieten wollen, dies künftig tun; bei Eierstockkrebs jede dritte Klinik. Aber auch in kritischeren Bereichen gibt es starke Kürzungen:
- Altersmedizin: Abweichung -18%
- Schlaganfallversorgung: Abweichung -18%
- Schwangeren- & Neugeborenenversorgung: Abweichung -26%.
„Abweichung“: Differenz der Anzahl an beantragenden Kliniken und denen, die Zuschlag erhalten haben.
In diesen Bereichen sind FLINTA* die größte Patient*innengruppe. Sie erfahren weniger wohnortnahe Behandlungen, längere Fahrtwege, drohende Versorgungslücken auf dem Land.
Als Angehörige: Unsichtbare Mehrbelastung
Weiter entfernte Klinikangebote treffen auch die Angehörigen der Patient*in nen: Es sind vor allem Frauen, nicht-binäre, trans* und agender Personen, die unbezahlte Sorgearbeit leisten. Frauen investieren dafür fast 45% mehr Zeit (79 Minuten täglich) als Männer. Längere Wege bedeuten zusätzlichen Stress und erschweren die Vereinbarkeit von Fürsorge, Beruf und Alltag.
Fallbeispiel Geburtshilfe
Besonders alarmierend ist die Entwicklung in der Geburtshilfe.
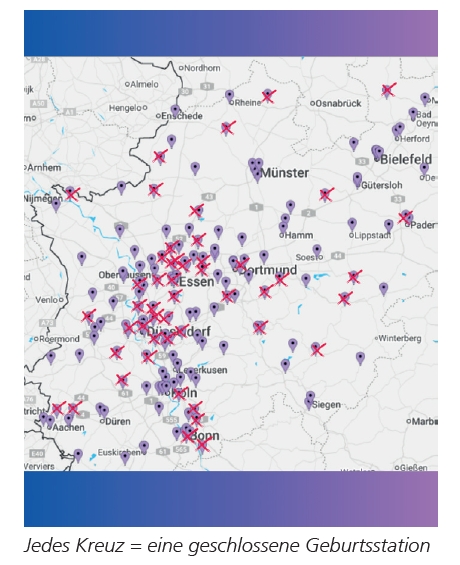
- Kreißsaalsterben ist seit Jahren ein Problem – selbst das Land will weiteren Abbau eigentlich vermeiden.
- Seit 2007 hat NRW 1/3 seiner Kreißsäle verloren (von 180 auf 121; 59 Schließungen)
- In den letzten 5 Jahren schlossen durchschnittlich jährlich mehr als fünf (insgesamt 21).
Die NRW-Reform verschärft das Problem systematisch: Geburten sind für Kliniken finanziell unattraktiv – viele machen hier Verluste.
Bisher glichen sie das durch Quersubventionierung aus lukrativen Behandlungen wie Gelenkersatz aus. Doch durch die Reform werden diese umverteilt und reduziert. So können sich viele Kliniken ihre Geburtshilfe endgültig nicht mehr leisten. 2025 schließen mindestens sieben weitere Geburtsstationen mit 3.380 Geburten. Setzt sich diese Entwicklung ungebremst fort, gibt es 2035 in NRW noch rund 60 Stück (Annahme: 6 Schließungen pro Jahr). So hätte sich die Anzahl in 10 Jahren halbiert
Folgen von Kreißsaalschließungen
Einschränkung der wohnortnahen Versorgung. Zielmarke des Landes ist die Erreichbarkeit einer Geburtsklinik in 40 Autominuten. Doch in 10 Kreisen (z.B. Westfalen, Hochsauerland) fahren Schwangere bis zu 70 Minuten. Menschen mit Blinddarmentzündung werden 20 Minuten zugemutet. Längere Fahrzeiten heißen mehr Stress, Komplikationen oder schlechtere Geburtserfahrungen – was die geburtshilflichen Probleme hierzulande verschärft:
- Jede dritte Frau erlebt ein Geburtstrauma.
- Die Totgeburtenrate ist überdurchschnittlich hoch und steigt, während sie in Europa sinkt (2,8 in 2010; 3,7 in 2021).
- Vermutlich versterben 9,1 Frauen pro 100.000 Geburten – knapp die Hälfte ist vermeidbar.
- Schwangere ohne Auto und/oder Begleitperson erhalten keine zusätzliche Hilfe. So werden sich Geburten auf Rettungsdienste verlagern – ohne ausreichende Ausstattung und Qualifikation. In den letzten 5 Jahren gab es allein 28 RTW-Geburten in Essen, 26 in Borken, 19 in Soest
- Kapazitätsprobleme an verbleibenden Kreißsälen
Bei Kreißsaalschließungen weichen Schwangere auf benachbarte Kliniken aus, ohne dass deren Kapazitäten (rechtzeitig) ausgebaut werden. Ihnen fehlt ohnehin schon Personal – Hebammen betreuen oft 2-4 Geburten gleichzeitig, obwohl 1:1 Betreuung empfohlen ist. - Gesundheitsrisiken für Gebärende und Kinder steigen;
- auch die Belastung des Personals wächst.
- Über- und Fehlversorgung in den Städten Die Zentralisierung führt zur Konzentration von Geburten auf große Kliniken, die oft auf Risikogeburten ausgerichtet sind. Das begünstigt unnötige medizinische Interventionen mit höheren Risiken und Kosten. Schon heute erfolgt fast jede dritte Geburt per Kaiserschnitt – damit liegt Deutschland im oberen Drittel der OECD.
Quelle: ver.di NRW
Der Frauenverband Courage tritt ein „für den Erhalt, die Wiederherstellung unserer Gesundheit bei gründlicher und kostenloser medizinischer Versorgung gegen die Tendenz, alle Gesundheitskosten den einzelnen Menschen aufzubürden.“ (10-Punkte-Programm)
Dafür arbeiten wir mit allen Betroffenen und den Gewerkschaften zusammen. In den letzten Jahren setzten sich Courage-Frauen in verschiedensten Städten für den Erhalt von Kliniken und einzelnen Stationen ein, wie in Albstadt, Essen, Gelsenkirchen oder Hagen.


